「おしりの違和感が気になる」
「排便がスッキリしない」
「膣側にふくらみを感じる」
こんな症状があると、「もしかして痔?」と思うかもしれません。
でも、その症状は 直腸瘤(ちょくちょうりゅう) の可能性があります!
この記事では、直腸瘤がどういう病気なのか、診断や治療、何科を受診したらいいかなどについて解説をしていきます。
この記事の内容
- 直腸瘤とは?
- 直腸瘤の原因
- 直腸瘤の症状
- 直腸瘤の診断
- 直腸瘤の治療
- 直腸瘤のときは何科を受診したらいいか?
- 直腸瘤についてのQ&A
この記事の信頼性
この記事を書いた私の名前は「金澤 周(かなざわ あまね)」です。

埼玉県草加市にある、草加西口大腸肛門クリニックの院長です。
直腸瘤は排便障害がメインの症状であり、生活の質(QOL:Quality of Life)の低下に悩んでいる方もいらっしゃると思います。
これを読めば、直腸瘤について一通り知ることができ、対処法がわかります!
『あなたとあなたの大切な人の健康と未来を守るために」
それでは始めていきましょう!
直腸瘤とは?
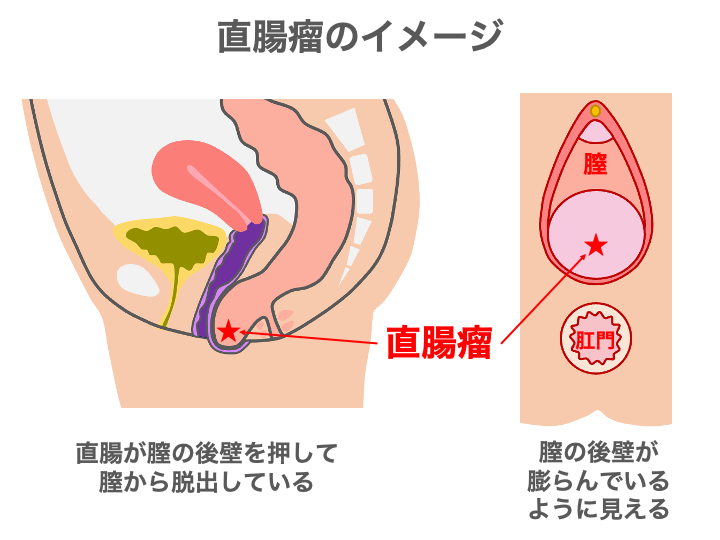
直腸瘤は直腸の前壁が膣側へ膨らむ病態で、出産経験のある女性や閉経後の女性に多くみられます。
様々な理由により、直腸と膣の間の壁が弱くなってしまうために起こります。
図の左側は、体を横から見た状態で、
排便でいきんだときなどに、本来は前に飛び出さない直腸が前に出てしまい、
それが膣の後壁を押すことにより、膣の壁をかぶったまま、直腸が膣側から脱出します。
股側から見ると(図の右側)、白っぽい膣の後壁が、膣から飛び出しているように見えます。
直腸瘤の原因は?
直腸瘤の原因は大きく分けて以下の3つがあります。
- 骨盤底の支持組織が弱くなる
- 慢性的な腹圧の上昇
- 他の骨盤臓器脱の影響
1. 骨盤底の支持組織が弱くなる
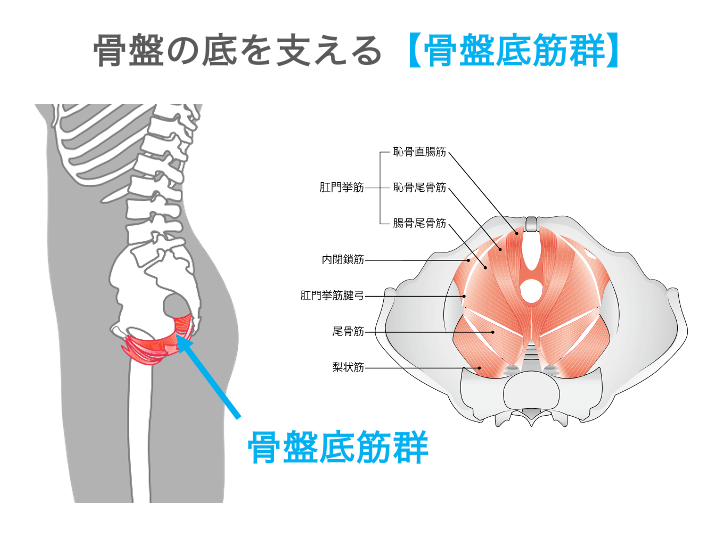
直腸瘤は、骨盤底を支える筋肉などの支持組織(骨盤底筋群)が弱くなることで発症します。主な原因には以下があります。
- 加齢・閉経によるホルモン変化
- 妊娠・出産
- 子宮摘出術後の影響
これらについて少し詳しく見ていきましょう。
加齢・閉経によるホルモン変化
直腸瘤の原因の1つに加齢があります。
年齢とともに筋肉や結合組織の弾力が低下し、骨盤底が緩みやすくなります。
特に閉経後の女性は、エストロゲン(女性ホルモン)の減少 により、筋肉や靭帯がさらに弱くなりやすいです。
これらの要素が合わさり、骨盤の底を支える組織が弱くなることで、直腸が膣側に膨らみやすくなります。
妊娠・出産
経腟分娩の際に、膣や骨盤の指示組織が傷つくことによって起こります。
特に、多産、難産、巨大児の出産などでリスクが上がります。
また、出産による会陰裂傷や骨盤底の神経損傷も影響すると言われています。
子宮摘出術後の影響
過去に行った骨盤内の手術が原因で、直腸瘤が発症することもあります。
特に子宮摘出後 は、子宮があったスペースが空くことで、
骨盤底の支えが弱まり、直腸瘤が発生するリスクが高まります。
2. 慢性的な腹圧の上昇
腹圧が頻繁にかかることで、骨盤底に過剰な負荷がかかり、直腸瘤のリスクが高まります。
慢性的な腹圧の上昇として以下の原因があります。
- 慢性便秘
- 慢性的な咳
- 肥満
慢性便秘

日頃から便秘気味で、長年いきんで排便していると、直腸瘤を引き起こす原因となります。
強くいきむことで、排便時に過剰な圧力がかかり、直腸と膣の間の壁(直腸膣中隔)が弱くなり、直腸瘤になりやすくなります。
また、排便時にいきむ際にお腹の中の圧力(腹圧)が上がり、これにより骨盤底に過剰な圧力がかかることもリスクの要因となります。
慢性的な咳
慢性気管支炎や喘息などがある方が、
咳をする際には腹圧がかかるため、 頻繁な咳が骨盤底を弱らせる 原因となります。
肥満
内臓脂肪が増えることにより、腹圧が高くなるため、
骨盤底への負担が増加しすることで、直腸瘤になりやすくなります。
3. 他の骨盤臓器脱の影響

直腸瘤は、単独で発症することもありますが、
他の骨盤臓器脱(Pelvic Organ Prolapse, POP)と発症するケース も多いです。
- 子宮が膣から脱出する子宮脱
- 膀胱が膣から脱出する膀胱瘤
- 子宮摘出術後の腟脱
などと合併することが知られています。
直腸瘤の症状
直腸瘤の主な症状は排便障害が中心で、膣の脱出や膨らみ、肛門部の腫れや痛みなどがあります。
具体的には以下のようなものがあります。
- 排便困難
- 残便感
- 過度のいきみ
- 指で膣を押して排便を補助(用指排便)
- 膣の違和感や膨らみ
それぞれを詳しくみてみましょう。
1. 排便困難
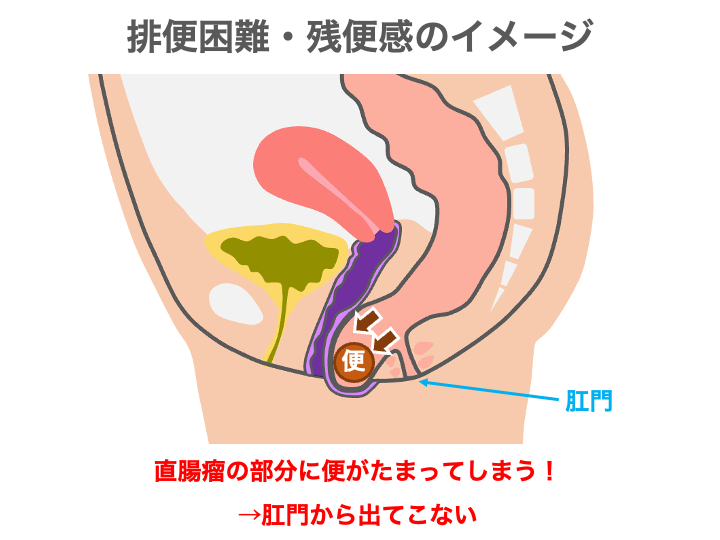
直腸瘤の代表的な症状の一つが「排便困難」です。
直腸の前壁が膣側に飛び出ることで、便の通り道がかわり、スムーズに排便できなくなります。
さらに直腸瘤があると、便が直腸瘤内にたまるため、
通常の排便動作では肛門に向かって押し出すことが難しくなります。
そのため、いきんでも便がなかなか出ない、あるいは途中で止まってしまうという状態が発生します。
2. 残便感
残便感とは、排便後も腸の中に便が残っているような感覚のことです。
直腸瘤があると、排便後も直腸瘤の中に便の一部がとどまりやすく、
「まだ便が残っている」「すっきりしない」といった違和感が続きます。
この症状があると、患者さんは何度もトイレに行くものの、
毎回完全に排便できないため、ストレスを感じることが多いです。
3. 過度のいきみ
直腸瘤のある人は、通常よりも強くいきまないと便を出せないことが多くなります。
その結果、排便時に過剰にいきむことになり、
- いぼ痔の悪化(脱出や出血)
- 切れ痔の悪化(痛みや出血)
をきたすことああります。
また、いきむ時間が長くなることで、排便後の疲労感や違和感が強くなることもあります。
4. 指で膣を押して排便を補助(用指排便)
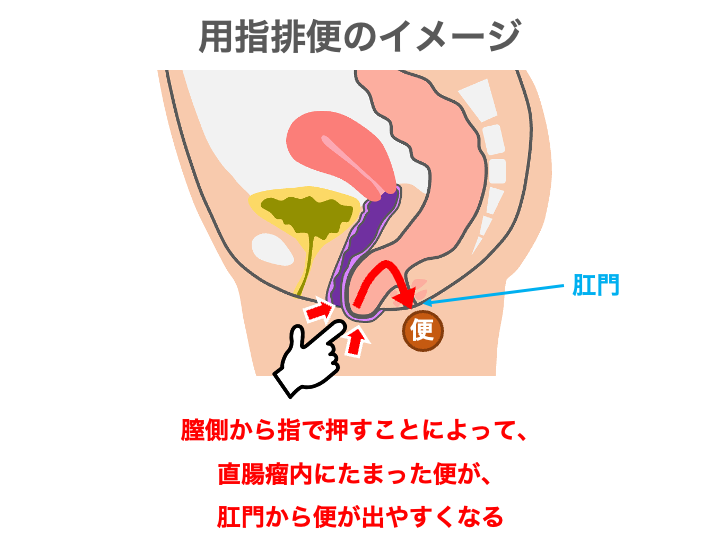
用指排便とは、排便時に指で膣の後壁を押し、直腸瘤内に残った便を外に押し出す行為を指します。
この方法を使わないと排便できない患者さんもおり、
日常的に行うことで排便の負担を軽減することができます。
しかし、多くの方は、膣を指で押さえて排便することに対して恥ずかしさや違和感を感じるため、
医師に相談せずに自己流で対応しているケースも多いです。
用指排便が必要な場合は、直腸瘤の影響が強く出ている可能性が高いため、早めに医療機関を受診してください。
5. 膣の違和感やふくらみ
直腸瘤が大きくなってくると、膣の違和感が強くなることがあります。
さらに症状が進行すると、膣が外に大きく膨らんでててくるようになります。
症状のまとめ

日頃の生活の中で、これらの症状に当てはまるものはありましたでしょうか?
「もしかしたら私は直腸瘤かも?」と思ったあなた!
放置すると直腸瘤の症状が進行して、生活の質が低下する可能性があります。
お一人で悩まずに、まずは医療機関を受診して相談をしてみてください。
何科を受診したらいいのかについては、記事の後半で説明いたします。
直腸瘤の診断
ここまで、直腸瘤の原因と症状について解説してきました。
ここからは診断について説明をしていきます。
直腸瘤は、
- 問診
- おしりの診察(視診察・直腸診・肛門鏡)
- 画像診断
で診断していきます。
問診
まずは、先ほどの症状があるかどうかについてお話をお聞きします。
「恥ずかしいな…」と思うのは当然ですが、
勇気を出して病院を受診したのですから、日頃の悩みをぜひ話してください。
おしりの診察(視診・直腸診・肛門鏡)
『おしりの診察』というとだれもが恥ずかしさと不安でいっぱいだと思います。
「どういうふうに診察をするのかが分からないので不安です…」
実際に問診の際にはこのような声をよくお聞きします。
草加西口大腸肛門クリニックでは、患者さんが恥ずかしくないようにプライバシーに最大限配慮したおしりの診察を心がけています。

当院でのおしりの診察の手順は以下のとおりです。
- カーテンの中で、ズボンや下着をおしりが見えるくらいまで下ろして、診察台に横になっていただきます。
- おしりに清潔なシートをかけます。これで診察の準備が完了です。
視診・直腸診・肛門鏡
まずは、見て診察をします。
直腸瘤が進行すると、膣の後方が脱出した状態になっています。
視診では、直腸瘤の他にも子宮脱や膀胱脱がないかも確認します。
次に、指を入れて直腸の状態を確認し、膣側に膨らみがあるかチェックします。
最後に肛門鏡という専門の器械を用いて、いぼ痔や切れ痔などがないかチェックします。
画像検査
直腸瘤の画像検査で最も代表的なのは、排便造影(デフェコグラフィー)です。

デフェコグラフィーは、レントゲン室で、以下の手順で行います。
- 直腸に便に近い硬さに調整したバリウム(擬似便)を入れる
- 専用の台に座り、トイレでいきむように排便してもらう
- 排便の際の直腸の動きや、周囲の筋肉の動きをレントゲン動画で撮影する
実際の検査画像のイメージは下の感じです。
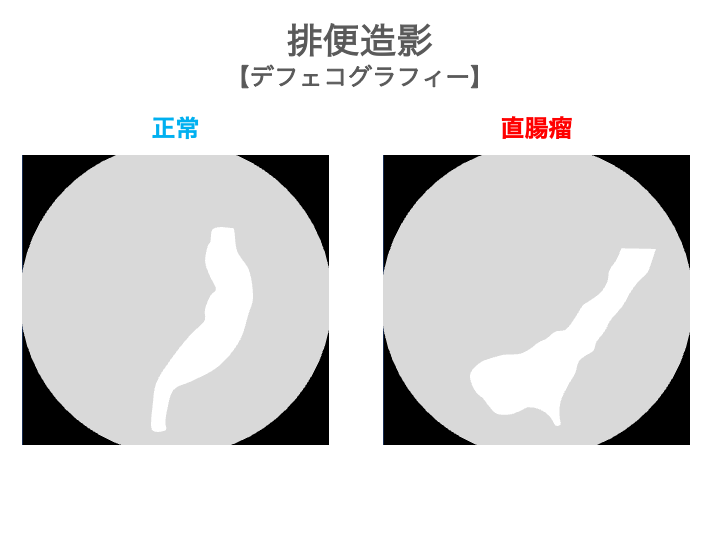
左が正常な画像で、右が直腸瘤の画像になります。
直腸瘤では直腸が前方に飛び出していく様子がリアルタイムに観察できます。
「排便時に直腸が膣側へ膨らむ」ことを確認できれば、直腸瘤の診断となります。
検査の後に、直腸瘤の大きさの測定などもします。
また、直腸重積などその他の病態の有無もわかります。
直腸瘤の治療
治療方法は症状の程度により異なります。軽症なら保存療法(生活習慣の改善)、重症なら手術を検討します。
ただし、治療を受ける方の全身状態によっては、手術が難しい場合もあります。
まずは、日頃からできることからやってみましょう!
ここでは、日常生活でできる生活習慣の改善について詳しく説明し、
手術治療については、代表的な手術について紹介します。
保存的治療(第一選択)
直腸瘤の約70%の方は、保存的治療で症状が改善すると報告されています。
生活習慣の改善
直腸瘤の症状を軽くするために、日常生活での工夫がとても大切です。
特に、食物繊維と水分摂取、排便習慣の確立、適切な排便姿勢の3つは、
日常生活で実践しやすく、効果が期待できるため、積極的に取り入れていきましょう!
食物繊維(1日25~30g)の重要性
食物繊維の摂取は、便のかさを増し、水分を吸収して便を軟らかくするため、
便秘の改善や排便時のいきみの軽減につながります。
直腸瘤では、便が瘤の部分にたまりやすくなるため、スムーズに排便できる環境を整えることが重要です。
推奨される食物繊維の種類の一例は以下のとおりです。
- 水溶性食物繊維(腸内環境を整え、便を柔らかくする)
- 例:オートミール、わかめ、こんにゃく、豆類(納豆・大豆)、果物(バナナ、リンゴ)
- 不溶性食物繊維(便のかさを増やし、腸の動きを促進)
- 例:玄米、全粒粉パン、ごぼう、にんじん、ブロッコリー
食物繊維の摂取目安は1日25~30gが理想ですが、
いきなり増やすとガスが溜まりやすくなるため、徐々に増やすことが推奨されます。
水分摂取の重要性
1日1.5~2リットルの水分摂取が推奨されます。
水分が不足すると便が硬くなり、直腸瘤の症状が悪化する可能性があります。
特に、朝起きた直後にコップ1杯の水を飲むと、腸の蠕動運動が活発になり、自然な排便を促すことができます。
規則正しい排便習慣の確立
直腸瘤の方はは、排便のタイミングを一定にすることが症状の軽減につながります。
瘤の部分に便がたまりやすくなるため、便意を我慢するとさらに悪化しやすくなります。
排便習慣のポイントは以下の通りです。
- 毎日決まった時間にトイレに行く
- 朝食後は、「胃結腸反射」により排便しやすくなるため、朝食後のトイレ週間をつけると効果的です。
- 朝に便意がない場合でも、一定時間トイレに座ることで排便習慣を作りやすくなります。
- トイレで長く座りすぎない(5分以内が理想)
- 長時間いきむと骨盤底筋に負担がかかり、直腸瘤の悪化につながります。
- いきみすぎると、直腸瘤がより前方に押し出され、排便障害が悪化します。
- トイレの姿勢を調整する
- 足を少し高く(台や本を使って約15cmほど)すると、直腸の角度が改善し、スムーズに排便ができるようになります。
- 「しゃがみこむ姿勢」(和式トイレに近い状態)を意識すると、直腸瘤に便がたまりにくくなる。
- 便意を我慢しない
- 直腸瘤があると、「便意があるのに出にくい」と感じることが多く、便意を逃してしまいがちになります。
- 便意を感じたらすぐトイレへ行くのが重要です。
その他の生活習慣の改善
直腸瘤の進行を防ぎ、排便しやすい状態を作るためには、
日常生活での姿勢や運動も重要です。
日常生活でのポイントは以下の3つです。
- 適度な運動
- ウォーキングや軽い筋力とレーニングは、腸の動きを活発にし、排便を促進してくれます。
- 腹圧をかけすぎない
- 重いものを持つときなどは注意!急な腹圧の上昇は、直腸瘤の悪化につながります。
- 肥満を予防する
- 腹部の脂肪が増えると、骨盤底筋はの負担が増え直腸瘤が悪化します。適正な体重を維持しましょう!
骨盤底筋トレーニング
最近の研究では、骨盤臓器脱(直腸瘤を含む)の予防・改善において、
骨盤底筋トレーニングが有効であることが示されています。
特に、軽度から中等度の直腸瘤では、適切なトレーニングを継続することで、
- 直腸瘤の進行をおさえる
- 排便時の負担を軽減する
- 手術後の再発予防に役立つ
などの効果が期待されています。

骨盤底筋トレーニングには、
- ケーゲル体操
- バイオフィードバック療法
があります。
ケーゲル体操は自分でできる簡単な方法なので、日常生活でコツコツと続けられます。
一方、バイオフィードバック療法は、専門施設でセンサーやモニターを使って、
骨盤底筋を「正しく動かせているか」を確認しながらトレーニングする方法です。
まずは、ご自身でできるケーゲル体操から始めてみましょう。
ケーゲル体操のやり方はいろいろなWEBサイトで紹介されていますので検索してみてください!
薬による治療
薬物療法は、主に直腸瘤の症状緩和や排便のコントロールを目的として行います。
- 酸化マグネシウム
- マクロゴール製剤(モビコールR)
- ラクツロース(ラグノスR)
などの浸透圧性下剤が使われることが多いです。
手術療法
保存的治療でも症状が改善しない場合には、手術を検討します。
- 用指排便など、排便困難の症状が強い場合
- 他の骨盤臓器脱(直腸脱・膀胱瘤・子宮脱)が併存する場合
などは手術の適応となります。
デフェコグラフィーでの直腸瘤のサイズは必ずしも手術の決め手にはならないと言われています。
大きな直腸瘤でも排便困難の症状が強くなければ、手術は必要ありません。
手術は主に、
- 経膣的手術
- 経肛門的手術
- 腹腔鏡下手術
に分けられます。
以下にそれぞれを簡単にまとめてみました。
| 経膣的手術 | 経肛門的手術 | 腹腔鏡下手術 | |
|---|---|---|---|
| 方法 | 膣壁を切開して、ゆるんだ直腸と膣の間の壁を縫い縮めて補強する | 直腸側から余分な直腸壁を切除する方法 | 腹腔鏡を用いて、メッシュを使って直腸を補強し、瘤の形成を防ぐ |
| メリット | 回復が早い | 膣への影響が少ない | ・長期的な治療成績が良く、再発率が低い ・直腸脱を合併している場合に推奨 |
| デメリット | ・再発リスクが高い(約20%) ・性交痛が生じる可能性がある | 術後の直腸狭窄のリスクがある | 全身麻酔が必要で、入院期間が長めになる |
手術治療法の選択は、患者さんごとの症状や生活の質(QOL: Quality of life)を考慮し、個別に決定していくことが重要です。
「直腸瘤かも?」と思ったら何科を受診したらいいの?
これまで、直腸瘤について説明をしてきました。
「私は直腸瘤かも?」と思ったら何科を受診したらいいのでしょうか?
まずは、しっかりと『直腸瘤』の診断ができることが重要です。
直腸瘤の診断ができる診療科は以下の3つです。
- 大腸肛門科(肛門科)
- 婦人科
- 泌尿器科
まずは、お近くの専門病院で相談をしてみてください。
そして、どの診療科を受診する場合にも、
以下の症状のポイントを医師につい耐えるとスムーズな診察が受けれれます。
- いつから症状があるのか?
- 排便の状態(便が出にくい?残便感?便秘)
- 排便時の工夫(指で押さないと出せない?)
- 他の症状の有無(尿漏れ、膣の違和感、骨盤の重だるさなど)
- 出産経験や過去の手術歴(経膣分娩の回数、婦人科手術の有無など)
これらの情報があると、
医師が「直腸瘤かどうか」の診断に役立ち、「どの検査が必要か」を判断しやすくなります。
私のクリニックもそうですが、
デフェコグラフィーなどの検査やバイオフィードバック療法や手術などはできないため、
これらの検査や治療や手術が必要な場合には、適切な施設をご紹介させていただいています。
直腸瘤についてのQ&A
- 直腸瘤は何歳頃からなりやすいですか?
-
直腸瘤は40代以降の女性に多く見られます。特に閉経後(50代〜60代)にリスクが高まり、加齢に伴い骨盤底筋が弱くなることが影響します。また、出産経験のある女性や慢性的な便秘のある人では、若い年代(30代)でも発症することがあります。
- 直腸瘤は自然に治りますか?
-
軽度の直腸瘤であれば、生活習慣の改善(食事・運動・骨盤底筋トレーニング)で症状が緩和することがあります。しかし、完全に消失することは少なく、進行すると手術が必要になる場合もあります。
- 直腸瘤が悪化しやすい習慣は?
-
便秘で強くいきむこと、長時間トイレに座ること、慢性的な咳(喘息・喫煙など)、肥満、重いものを頻繁に持ち上げることなどが悪化の原因になります。
- 直腸瘤は妊娠や出産に影響しますか?
-
直腸瘤があるからといって妊娠できないわけではありません。ただし、出産時のいきみや経腟分娩で直腸瘤が悪化する可能性があるため、医師と相談することが重要です。
- 直腸瘤の症状を悪化させない排便のコツは?
-
①毎日決まった時間にトイレへ行く、②強くいきまない(足元に台を置いて前傾姿勢をとる)、③食物繊維と水分を十分に摂る、④便意を我慢しないことが大切です。
- 直腸瘤の手術はどのような場合に必要ですか?
-
保存療法(食事改善・薬物療法・骨盤底筋トレーニング)を行っても症状が改善せず、排便困難や日常生活に支障が出る場合に手術が検討されます。
- 直腸瘤を防ぐためにできることは?
-
①食物繊維と水分をしっかり摂る、②便秘予防、③過度ないきみを避ける、④適度な運動(ウォーキング・骨盤底筋トレーニング)、⑤肥満を防ぐことが予防につながります。
- 直腸瘤があると性交渉に影響しますか?
-
直腸瘤が大きくなると、膣の違和感や圧迫感が出て性交痛の原因になることがあります。症状が気になる場合は、婦人科や大腸肛門科で相談しましょう。
- 直腸瘤と痔は関係がありますか?
-
直腸瘤があると、便秘による強いいきみが続くため、痔(いぼ痔・切れ痔)が悪化することがあります。逆に、長期間の痔が排便困難を招き、直腸瘤の発症につながることもあります。
- 直腸瘤は放置すると癌になりますか?
-
直腸瘤自体が癌になることはありませんのでご安心ください。
まとめ

ここまで記事を読んでいただきましてありがとうございました。
『直腸瘤』についておわかりいただけましたでしょうか。
直腸瘤は癌と違い、命に関わる病気ではありませんが、
放置することにより生活の質(QOL)が大きく低下し、社会生活にも影響を与えてきます。
日頃排便障害などでお悩みの方で、
この記事を読んで「私は直腸瘤かも?」と思った方は、まずはお近くの病院で相談をしてみてください。
この記事が
- 皆様の健康維持
- 皆様の病気の早期発見・早期治療
- 皆様が大腸肛門科を受診する際の不安の軽減
これらのためにお役に立てれば幸いです。
『あなたとあなたの大切な人の健康と未来を守るために』
草加西口大腸肛門クリニック 院長 金澤 周(かなざわ あまね)
草加西口大腸肛門クリニックのHPはこちら▶︎▶︎▶︎草加西口大腸肛門クリニック
参考文献
- Bharucha AE, Knowles CH. Rectocele: Incidental or important? Observe or operate? Contemporary diagnosis and management in the multidisciplinary era. Neurogastroenterol Motil. 2022; 34: e14453
- Mustain WC. Functional Disorders: Rectocele. Clin Colon Rectal Sur. 2017; 30: 63-75
- Balci B, Leventoglu S, Osamanov I, et al. Laparoscopic ventral mesh rectopexy vs. transperineal mesh repair for obstructed defecation syndrome associated with rectocele: comparison of selectively distributed patients. BMC Surf. 2023; 23: 359
- Dietz HP, Zhang X, Shek KL, et al. How large dose a rectocele have to be to cause symptoms? A 3D/4D ultrasound study. Int Urogynecol J. 2015; 26: 1355-9
- Crowder CA, Sayegh N, Guaderrama NM, et al. Rectocele: Correlation Between Defecograph and physical Examination. Urogynecology. 2023; 29:617-624
- Shafik AA, EL Sibai O, Shafik IA. Rectocele repair with stapled transvasinal rectoal resection. Tech Coloproctol. 2016; 20: 207-14
- Carter D, Gabel MB. Rectocele–dose the size matter? Int J Colorectal Dis. 2012; 27: 975-80
- 香取玲美,黒水丈次,松島小百合ほか:直腸瘤を伴う骨盤底筋強調運動障害の2例.日本大腸肛門病会誌 77: 185-191, 2024
- 藤井 渉,角田明良,高橋知子:直腸瘤に対する transanal anterior Delorme 法の治療成績.日本大腸肛門病会誌 69: 66-74, 2016
- Brito LG. Differences in the Diagnosis and Treatment of Rectocele: Time for Standardization. Rev Bras Ginecol Obset. 2016; 38: 529-530
- Zhang ZG, Yang G, Pan D, et al . Efficacy of endoscopic stapled transanal rectal resection for the treatment of rectocele. Our Rev Med Pharmacy Sci. 2014; 18: 3921-6
- Sun G, de Hass RJ, Trzpis M, et al. A possible physiological mechanism of rectocele formation in women. Abdom Radio. 2023; 48: 1203-1214
- Vizeteu R, Lordache N, Andrei D. Laparoscopic Mesh Sacropexy for Voluminous Rectocele. Chirugia. 2015; 110: 268-74
- 竹山政美:骨盤臓器脱に対する治療とそのエビデンス.日臨外会誌 81: 209-220, 2020
- 辻野和美,大高千明,中田大貴ほか:骨盤臓器脱の予防・改善にむけた骨盤底筋エクササイズ〜女性のライフステージと生活行動の視点から〜.体力科学 71: 271-278, 2022